Pathologie
ischémique du sujet agé ( suite )
2 IDM:
- Epidémiologie :
- incidence va en
- ♂ = ♀
- facteurs de risque :
- age
- pour l’ ♂ cholestérol tabac
- pour la ♀ diabète HTA
- Etiologies :
- 90% des cas : plaque disséquée à thrombus (caillot fibrino cruorique) àinfarcissement
- 10% des cas :spasme prolongé ou autre
étiologie
Une sténose peu serrée peut entraîner une thrombose
après dissection.
- Anapath :
- Définition de l’IDM : origine ischémique
touchant au moins 2cm² du myocarde
- L’étendue de l’iDM dépend
- du siège de l’occlusion
- de l’étendue du lit d’aval
- de la circulation collatérale
- Touche toujours le VG avec extension possible
aux oreillettes et VD
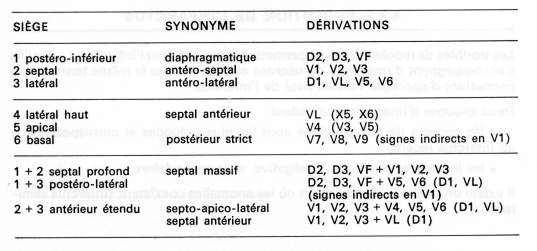
- La localisation dépend de l’artère
occluse :
- IVA antero septico apical
- Circonflexe (CX) latéral
- Coronaire droite (CD )inférieur
- La nécrose se constitue anatomiquement du
centre vers la périphérie ,de l’endocarde vers le péricarde
- On parle :
- d’IDM transmural (constitué à la 6ème
h environ )
- IDM rudimentaire sans onde Q par sub-occlusion
ou grâce à une collatéralité importante.
- Physiopathologie :
- Conséquences hémodynamiques
- Sur la fonction diastolique
- Sur la fonction systolique+++
- Une nécrose de > de 4% du VG à choc
- NB :
- une zone ischémique peut récupérer (notion de
viabilité myocardique et de myocarde sidéré )avec récupération
hémodynamique dans les 4 mois qui suivent
- hyperkinésie compensatrice du reste du
myocarde
- Conséquencesrythmologiques :
- Arythmie ventriculaire précoce parfois
responsable de FVàdc à domicile
- Troubles conductifs : BAV de haut degré
- Accident de rupture cardiaque :: 5 à 10%
des IDM du SA
- Symptomatologie clinique :
- Selon le mode de début :
- Inaugural :
- 50% des cas
- Pas de cause déclenchante (la nuit)
- Sujet bien portant
- Antécédents coronariens :
- IDM ou angor
- SCA : syndrome de menace ; angor
déstabilisé
- Facteurs déclenchants :
- Dans <10% des cas
- Effort stress
- HypoTA (anesthésie générale ;
traumatisme..)
- diagnostic clinique : Bien
sûr il existe des formes classiques chez la personne âgée mais le plus
souvent l'infarctus du myocarde se manifeste sous une forme atypique. Ce
qui explique des délais de prise en charge plus long que chez le sujet
jeune.
Globalement 2 Situations cliniques
distinctes :
- le sujet valide actif : angor
hyperalgique le plus souvent
- le vieillard sédentaire : fréquence des
ischémies silencieuses de forme trompeuse
1 –Sujet
valide : Forme classique typique:
c'est la triade classiques douleurs , hypotension, température.
·
Douleurs de la deuxième partie de la nuit souvent précédés
par un angor instable. Elle est nocturne hyper algique spontanée résistant au
traitement habituel à base de TNT et donc durable.
·
Hypotension de règle
·
Température mais retardée de 24 heures % à la douleur
38 ; 39°
·
Signes digestifs nausées ;vomissements
Auscultation cardiaque :
·
BDC assourdis
·
Bruit de galop
·
Tb du rythme
·
Souffle qui peut signer une complication
2 – Sujet émoussé :
- fréquence +++ des formes
atypiques(70%)dont :
→ 40% de formes silencieuses (↓ des récepteurs à la
douleur ) asymptomatiques
→ 30%
avec manifestations
o
digestives
avec nausées vomissements
o
ou
neurologique avec malaise confusion syncope
o
ou
pulmonaire avec dyspnée toux
o
ou
rhumatologique rachis cervical dos
- Parfois complication révélatrice :
- AVC
- Etat confusionnel
- Collapsus brutal
- OAP
- Trouble du rytme
- syncope
de même
toute chute inexpliquée de la TA chez une personne âgée doit faire rechercher un IDM. Un événement ex abrupto avec chute de la TA doit entraîner la réalisation d’un ECG et le dosage des enzymes
cardiaques.(CPK, SGOT SGPT, Myoglobine, Troponine )
·
Diagnostic :
v
Douleur thoracique
v
ECG : qui renseigne sur l'évolution et la topographie de
l'infarctus. Signe le Dc dans 60%des cas
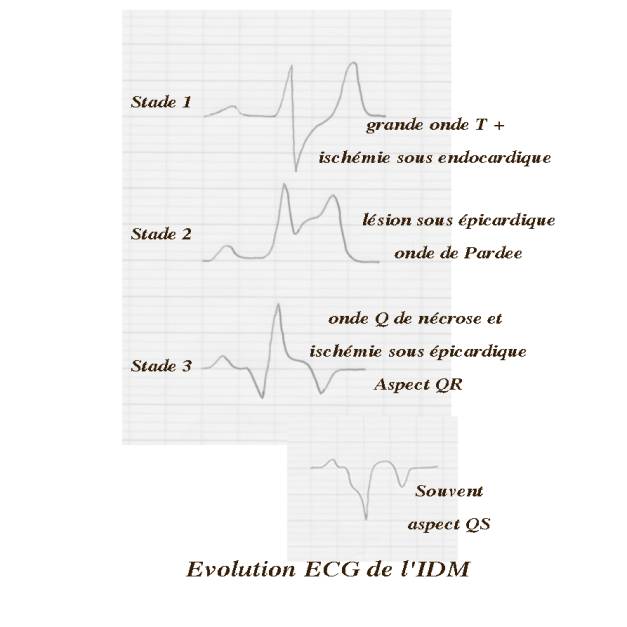
Evolution dans le temps :
§
Stade 1 : ischémie sous endocardique , onde T géante,
pointue et + , brève. Quelques minutes
§
Stade 2 : lésion sous épicardique, convexe vers le haut :onde de Pardee
>2mm en précordiale et 1mm en
standard sur 2 dérivations en regard de la nécrose. Signes en miroir dans les
territoires sains .La persistance d’un courant de lésion au delà de la 4éme
semaine suggère la constitution d’un anévrysme ventriculaire.
§
Stade 3 : onde Q de nécrose vers la 6e h,
qui doit être large de 0,04 s et profonde d’au moins le 1/3 de l’amplitude de
l’onde R qui suit aspect QR mais
souvent QS
Et ischémie sous épicardique T – pointue et symétrique : aspect.
ST souvent sus décalé pendant 1 mois si persistance de ST sus décalé au dela anevrysme ventriculaire
v
Biologie :
o
La nécrose myocardique est détectée par la libération dans
le sang des proteines myocytaires :
§
Myoglobine : non spécifique (augmente si trauma
musculaire ou IRn) lyse des muscles stiés
§
Créatinine kinase surtout créatinine phosphokinase
myocardique : CPK MB spécifique (lyse des myocytes) mais tardives
§
Lactates deshydrogénases
§
Troponine T et I : sensible mais à répéter :un
seul dosage négatif n’exclue pas un IDM .Intérêt ++ si ECG normal
(sca).Attention troponine élevée si IC
grave ;myocardite ;péricardite ; EP ;IRn
Taux ^ < 2µg/l
o
Evolution des Enzymes dans le temps :

NB : nouvelle
définitionde l’IDM
v
avant septembre 2000 :idm = association de 2
critéres sur les 3 suivants :
o
Douleur thoracique
o
des enzymes cardiaques
o
modifications évocatrices à l’ECG
v
depuis septembre 200o : diagnostic d’IDM sur
o
utilisation des marqueurs avec croissance puis
décroissance des marqueurs de nécrose myocardique (Troponine ou CPK MB )
o
et symptomatologie ischémique
o
ou modification de l’ECG
ischémie ou onde Q pathologique
v
un nouveau groupe d’IDM : patients
anciennement étiquetés angor instable
v
atteints de lésions mineures
v
avec une élévation des troponines
v
mais des CPK ou CPK MB stables
- Autres
examens
- Biologie
standard+ coagulation : inflammation non spécifique
- Rx de
thorax :
- taille du cœur
- oedeme
pulmonaire
- ventriculo
coro :
- Etat
coronarien
- Ventriculo=
cinétique F.E.
- Echo :
- Contraction
du VG à étendue de l’IDM FVG
- Complications
mitrales
- Formes
cliniques :
- Selon la
symptomatologie : atypique
dans 70% des cas
- Sans
douleur (40% des cas) : une chute de tension artérielle inexpliquée
chez un sujet âgé doit faire penser à un IDM. et entraîner le dosage des
CPK, de la troponine ainsi que la réalisation d'un ECG. Surtout
si :
- diabète
- démence
- IDM
révélé par une complication : syncope ;OAP ;AVC
- Formes
trompeuses :
- Digestives
- Neurologiques
(avc)
- rhumatologiquies
- Electrocardiographiques :
- topographiques:
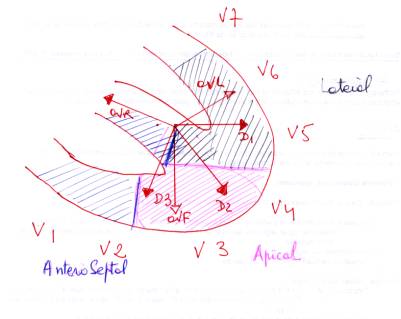
INFARCTUS ANTERIEURS
|
|
SEPTAL / ANTERO SEPTAL (IVA)
|
V1,V2,V3,V4
|
APICAL
|
V3,V4 D2,D3,Vf
|
LATERAL / ANTERO LATERAL
(CX) |
V5,V6 D1,VL
|
|
SEPTAL
PROFOND |
V1,V2,V3 D2,D3,Vf
|
ANTERIEUR ETENDU
|
V1 → V7 |
INFARCTUS INFERIEURS OU
DIAPHRAGMATIQUES
|
|
POSTERO INFERIEURS
(CD ou CX) |
D2,D3,Vf
|
|
BASAL ou POSTERIEUR STRICT (CX ou CD) |
V7 à V9 (signes indirects en V1 |
POSTERO LATERAL
|
V5,V6 D2,D3,Vf
|
Classification plus complète
·
Autres formes ECG :
o IDM sans onde
Q. Modification ECG moins typique avec seulement sous décalage de ST( lésion
sous endocardique) avec T- dans les dérivations concordantes.
o Dc difficile
si BBG en cas d’IDM antéro septal
o grande
fréquence des EES
o extension aux
oreillettes :--> troubles du rythme FA ou flutter transitoire
o extension au
VD :sus décalage de ST important en
V3R V4R avec tableau de bas débit (collapsus) + stase jugulaire droite.
Echo VD dilaté ne se contractant plus.
·
Etiologies :
§
Athérosclérose
§
En dehors de
l’athérosclérose :
·
Maladie des troncs coronaires (PAN TAKAYASHU)
·
Embolie coronaire( FA Prothèse aortique valvulaire)
·
Spasme prolongé exceptionnel >
70 ans
§
Autres causes
exceptionnelles :
§
Contusion thoracique
§
Iatrogènie : coronarographie :
per dilatation ;après pontage
·
Evolution :
o Simple :
§
Douleur céde en 24- 48h
§
Baisse de la T° en 2 à 3 j
§
Les dosages enzymatiques évoluent
(voir plus haut)
§
Sortie d’USIC vers le 5éme
7éme jour
§
Convalescence 1 mois
§
Le 2éme mois bilan . Bonne évolution
si :
·
Cliniquement asymptomatique
·
Rx pas de cardiomégalie
·
ECG onde QS ; ST
isoélectrique
·
Echo :FVG peu perturbée
·
Effort : ischémie résiduelle
·
Holter si Troubles du rythme
o Complications :2 fois plus fréquentes >70 ans
§
complications
immédiates :
n
le choc cardiogénique I :dépend de l’état myocardique
antérieur .
·
Risque +++ si : cardiopathie dilatée, cardiopathie
valvulaire, cardiopathie hypertensive, si ACFA.
·
Péjoratif car le patient est dépendant du DOBUTAMINE
n
le choc cardiogénique II : se rencontre si crise de TV
ou ACFA. Ou troubles conductif inflammatoire (surtout dans les infarctus
postérieurs. Dans ce cas simple surveillance, EES non systématique) ou
lésionnel (surtout dans les infarctus antérieurs. La l’EES est nécessaire en
raison du risque potentiel de DC)
n
accidents de rupture
·
de la paroi libre du ventricule gauche : hémopéricarde
tamponnade brutale en quelques minutes
·
au niveau du septum -- -- > CIV et/ou hémo Péricarde.
Etat de choc par shunt G Dte--> diminution du DC surcharge VD. Galop+
souffle holosystolique enrayon de roue.Echodoppler passage anormal du sang
du VG au VD. Opération en urgence seule
chance de survie. 30 à 40% de mortalité.
·
au niveau d’un pilier mitrale -- --> choc cardiogénique.
Oedeme pulmonaire. Echo fait le Diagnostic -- --> chirurgie en urgenceavec
mortalité très lourde
n
Troubles du rythme supra ventriculaires ACFA
n
Troubles du rythme ventriculaires : ESV TV FV (mort
subite)
n
Troubles de conduction : BAV sur nécrose inférieure (souvent transitoire )sur nécrose
antérieure QRS large (risque +++ de bloc permanent et de décés)
n
Embolies systémiques : rares car thrombolyse+
anticoagulants. Peu de phlébites car lever précoce. Mais dans les IDM apicaux
ou septo-apicaux thrombus possible sur dyskinésie et embolie.
n
Autres Complications du décubitus (escarres)
n
Complications des réanimations prolongées :
·
Problêmes veineux (cathe)
·
Cutanés (necrose)
·
Urinaires sondes
·
Respiratoires Surinfections d’un OAP
n
Iatrogénie : AVK ; thrombolytiques ; Bbloquants
§
Complications tardives :
n
syndrome de DRESSLER : penser à un anévrysme post infarctus
précoce
n
anévrysme post infarctus : courant de lésion sous
épicardique persistant après 4 semaines d’ évolution
n
insuffisance cardiaque congestive (60% des cas).
- Pronostic :
o
Les
événements coronariens aigus chez la personne âgée sont toujours associé à un
très mauvais pronostic. "Loi du Tout ou Rien" .L'IDM entraîne la mort
ou passe inaperçu.
§
IDM
avant 70 ans : 5 à 10% de DC
§
IDM
>70 ans :20 à 30% de DC
- Sont en cause :
- Grande fréquence des complications et de la sévérité: liées aux
pathologies cardiaques (par ex HVG) et extra cardiaques associées.
§
Localisation :l’
IDM antérieur est à risque chez la PA .
§
ils
font plus de BAV
§
ils
font plus de CIV
§
Délais
de revascularisation plus longs
§
Dans
l’évolution tardive ↑ de la
morbidité : 60% d’IC congestive après IDM.
·
Traitement :
·
C’est une course de vitesse :
o
pour
les troubles du rythme dans les premières minutes
o
et
pour la revascularisation
- 1 A domicile
ü
pas de voie IM si
thrombolyse possible
ü calmer la douleur : 1 cg de morphine en sous cutanée
ü si malaise vagal ,bradycardie : Atropine 0,5 à 1
mg en sous cutanée
ü si tension artérielle > 110 : spray de dérivés
nitrés sublingual
ü l'aspirine : ↓ de 21 % la
mortalité
ü traitement de l’OAP si besoin
- 2 en USIC : Revascularisation
·
médicale thrombolyse
·
ou mécanique
angioplastie
v la thrombolyse : si IDM< 6h et pas de CI
-en gériatrie même risque que chez le sujet jeune.
-la sous l'utilisation (20 à 30 % seulement >70 ans)
serait liée en partie :
ü
à la crainte d'un
risque accru d’AVC 1à 1,5%
ü
aux délais d'inclusion
ü
et aux difficultés
diagnostiques.
-permet en 3h de revascularisation de récupérer 60% du flux coronaire

v l’Angioplastie dilatation
o
pas de risque
hémorragique
o
dans 90% des cas
désobstruction de l’a rtére et
traitement de la sténose responsable
o
limites de
l’angioplastie :siphon artériel ; artères coronaires calcifiées peu
dilatables
·
indications :
o
Si thrombolyse efficace
(ecg amélioré) bonne reperfusion : pas d’urgence pour la coronarographie
o
Si pas
d’amélioration :coro et angioplastie en urgence
·
Traitement
antithrombotique associé :
o
HBPM x 2/j
+ Aspirine + Plavix si dilatation et stent
o
Bbloquant si pas de CI
pour diminuer les troubles du rythme et la consommation en O² du myocarde
o
IEC si
dysfonctionnement VG important ou si signes Kq d’insuffisance cardiaque
·
Lever précoce
- 3 Traitement en post infarctus :
·
ordonnance :
ü
les bêtabloquants
sauvent 60 vies /1000 patients traités (contre 21 chez les jeunes.)
ü
les IEC diminuent la
mortalité de 25 % (contre 8 % chez les jeunes) si IC ou F.E. <40%
ü
l'aspirine
ü
les statines (étude
HPS)
·
réadaptation
·
éviter les interdits
inutiles
·
surveillance
clinique :
o
des complications à
distance :
ü
IC : ttt
médical ; coronaro si re sténose
ü
Angor post
infarctus : coro +/- re stenose
ü
Arythmie
ventriculaire : ttt médical( bbloquant cordarone) défibrillateur
implantable rarement après 70 ans
o
des autres
localisations de l’athérosclérose