Soins palliatifs
Depuis le 9 juin 1999 le droit à l'accès aux soins palliatifs est garanti par la loi
Définition des soins
palliatifs :
(SFASP société française d’accompagnements et de soins palliatifs de 5/10/99)
« Les personnes malades dont l'état requiert des soins palliatifs sont des personnes atteintes de maladies graves évolutives mettant en jeu le pronostic vital en phase avancée ou terminale.
Les soins prodigués visent améliorer le confort et la qualité de vie et à soulager les symptômes : ce sont tous les traitements et soins d'accompagnements physiques psychologique spirituels sociaux envers les personnes malades et leur entourage. »
Les soins palliatifs sont des soins actifs, dans une approche globale de la personne en phase évoluée ou terminale d'une maladie potentiellement mortelle.
Prendre en compte et viser à soulager les douleurs physiques, ainsi que la souffrance psychologique, morale et spirituelle devient alors primordial.
Les soins palliatifs considèrent le malade comme un vivant et sa mort comme un processus normal. Ils ne hatent ni ne retardent le décès. Leur but est de préserver la meilleure qualité de vie possible jusqu'à la mort. Ils sont multidisciplinaires dans leur démarche.
Concernent :
§ dans 80 % des cas des cancers
§ les maladies neuro dégénératives et vasculaires au stade terminal
§ les insuffisances d'organes au stade terminal (cœur, rein, poumon...)
§ Les états poly pathologiques ou la concertation pluridisciplinaire prend tout son sens.
Les grands principes éthiques
:
§ principes d'humanité (dignité, hospitalité, compassion)
§ principes de justice (égalité des soins)
§ principes de finalité (aspect déontologique et téléologique)
§ principes de normal faisant ces deux bienfaisance (ne pas nuire, apporter un bénéfice)
§ principes d'autonomie (autodétermination, consentement éclairé)
§ principes de proportionnalité et de futilité (disproportion, acharnement)
Projets en soins palliatifs :
-- permettre aux malades en fin de vie de conserver jusqu'au bout :
§ leur personnalité
§ leur vie intérieure
§ l'essentiel des rapports humains
§ pour une véritable mort dans la dignité
-- mener leur fin de vie comme ils le désirent
-- accompagner les patients dans le respect le plus total : « accompagner l'autre dans le respect de sa trajectoire »
-- re socialiser la mort en favorisant des liens sociaux et une solidarité familiale (30 % des décès ont lieu à domicile et 70 % à l'hôpital alors que les gens souhaitent l'inverse)
-- dans le soin palliatif « on n'est pas dans la mort on est dans la vie »
-- la mort n'est pas un échec c'est un événement naturel. La maladie n'est pas un ennemi pour toute personne qui s'investit en soin palliatif.
Notion de soins continus :
il existe un équilibre entre soins curatifs et palliatifs au départ avec un déséquilibre évident vers les soins palliatifs vrais en fin de parcours.
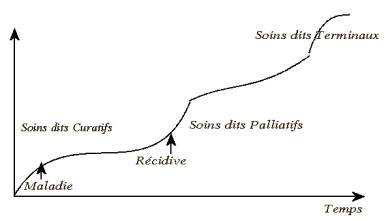
Il est important de rappeler la différence entre la phase palliative, qui peut durer plusieurs mois et même dans certains cas quelques années, et la phase terminale, qui se situe quand le décès est imminent est inévitable, et peut durer de quelques heures à quelques jours. Cette dernière phase est très difficile à déterminer, aucun élément prédictif fiable n’existant.
Enfin il faut rappeler que la qualité d'accompagnements à une influence sur le déroulement du deuil ultérieur, non seulement pour la famille, mais aussi pour les soignants.
Comment identifier une
situation relevant des soins palliatifs ? :
§ quelle est la maladie principale de ce patient ?
§ Quel est son degré d'évolution ?
§ Quelle nature de l'épisode actuel surajouté ?
§ Est-il facilement curable ou non ?
§ Y a-t-il une répétition récente d'épisodes aigus rapprochés ou une multiplicité d'atteintes pathologiques diverses ?
§ Que dit le malade, s'il peut le faire ?
§ Qu'exprime-t-il à travers son comportement corporel et sa coopération aux soins ?
§ Quel est la qualité de son confort actuel ?
§ Qu'en pense la famille ?
§ Qu'en pensent les soignants qui le côtoient le plus souvent ?
Ces questions peuvent aider à déterminer le moment du passage des soins curatifs aux soins palliatifs. Cette transition ne doit jamais être brutale, et n'est pas forcément irréversible. Elle doit résulter d'une réflexion et d'une concertation pluridisciplinaire. Reconnaître l'impossibilité de guérir un malade marque incontestablement un tournant dans sa prise en charge thérapeutique. La qualité de vie et le confort deviennent encore en alors les objectifs prioritaires.
Ce qui n'est pas un projet de
soins palliatifs :
§ l'acharnement thérapeutique : peut se définir comme la poursuite de soins curatifs, alors même que le malade n'a plus de chance d'en tirer un réel bénéfice. Il peut s'agir également d'examen complémentaire source d'agressivité de souffrance inutile pour le malade mais aussi pour la famille et les soignants le fait de s'abstenir d'utiliser des moyens disproportions n'est au futile n'est pas directement « donneurs de mort » car la capacité de survie ultérieure des patients est imprévisible, mais il permet au processus de mort de se dérouler naturellement et à son propre rythme.
§ l'abandon thérapeutique : avec un certain des futiles, est totalement injustifié chez le malade âgé, il faut toujours s'en méfier. Il faut que chaque malade en fin de vie puisse bénéficier des progrès de la médecine ainsi ceux-ci peuvent améliorer sa qualité de vie. Ainsi en cancérologie il peut exister de la Géorgie palliative de (réduction tumorale dérivation) de la radiothérapie palliative (métastases osseuses hyperalgiques compression médullaires) et même des chimiothérapies palliatives. Ici l'objectif n'est plus curatif, il s'agit surtout d'améliorer la qualité de fin de vie des malades.
§ l'euthanasie : ne doit surtout pas être confondu avec les soins palliatifs. Les soins palliatifs préservent le déroulement naturel du processus de mort. L'euthanasie est un véritable problème de société qui n'a pas encore trouvé de solution il existe parfois une demande du malade de sa famille, mais cela reste extrêmement rare en gériatrie et il s'agit alors d'une sorte d'appel au secours d'une demande d'écoute. Pourquoi le malade de sa famille font-ils cette demande ? Qu'en attendent-ils ?
Ou exercer les soins
palliatifs ? :
§ équipes mobiles de soins palliatifs EMSP
§ unités fixes de soins palliatifs UFP
§ travail en réseau
1 équipe mobile :
équipe multidisciplinaire qui intervient en service de soins à la demande des services pour une collaboration et une prise en charge des patients relevant de soins palliatifs.
§ rôle de consultants
§ rôle de formation
§ ne se substitue pas aux soignants
compositions de l'équipe variable à la fois multidisciplinaire et interdisciplinaire le point
émission également de diffuser les connaissances en soin palliatif et des phénomènes propres à la fin de la vie.
Objectif de l'équipe mobile :
§ objectif de soins : prise en charge et traitement du patient
§ objectif de formation : aider et former les équipes soignantes pour prendre en charge des malades en fin de vie :
o les aider « à faire » (aider à la toilette par exemple pour savoir évaluer la douleur à ce moment-là et savoir la gérer)
o les aider « à être »
§ objectif de soutien :
o vis-à-vis des familles et des proches
o vis-à-vis des soignants
Activités externes de l’EMSP :
§ rôle d'expert auprès des patients en soin palliatif
§ évaluation, conseils thérapeutiques avec les intervenants libéraux
§ préventions et sensibilisation aux soins palliatifs dans les institutions (hôpitaux périphériques, cliniques)
§ participation à des formations :
o écoles de paramédicaux
o DU
o EPU
o formation continue
o étudiant en médecine
§ réflexion et groupes de travail :
o dans le cadre du réseau
o DRASS
§ Animation d’un pôle soins palliatif au festival du film d’Amiens
2 Unité fixe de SP :
accueil en milieu spécialisé le patient en fin de vie avec symptômes particulièrement difficile et dont on ne peut envisager ni le maintien dans un service actif ni le retour à domicile. Alternative possible pour les patients et les familles qui ne se sentent pas la force d'assumer une fin de vie à domicile.
Parfois situation sociale : hospitalisation de répit.
C'est un lieu de vie mais également de formation (stage) ,de recherche.
3 Réseaux de soins palliatifs
:
réseaux interhospitaliers et ville -- hôpital
objectifs :
- aider les différentes structures hospitalières à prendre en charge le malade en fin de vie.
- Mettre en place une équipe de coordinations pour prendre en charge les patients à domicile connu ou non de l'hôpital.
En Picardie on trouve :
- des réseaux à Laon, Saint-Quentin Créteil,Compiègne.
- des équipes mobiles dans les hôpitaux d'Amiens et d’Abbeville
- des unités fixes dans l’Aisne et dans l’Oise à Senlis
- des lits dédiés (définition administrative) dans les établissements de moyen séjour qui ont une reconnaissance en soin palliatif avec des moyens supplémentaires en personnel et en moyens financiers.
