ASTHME DU SUJET AGE
GENERALITES
Deux tableaux :
n
asthme ancien vieilli,
n
asthme d’apparition tardive
(souvent
sous-diagnostiqué).
EPIDEMIOLOGIE
1/ Fréquence :
Plusieurs études épidémiologiques américaines ont déterminé
les différentes prévalences de l’asthme en fonction de
l’âge :
- 8 à 10 % : enfance,
- 5,5 % : adolescence,
- 7 % : adulte,
- 10 % : sujet âgé > 70 ans.
® fréquence
avec âge.
2/ Mortalité :
n Chiffres :
* USA 1982 :
n 35/44 ans : 0,6/100.000 habitants
n 65/74 ans : 4,9/100.000 habitants
n 75/84 ans : 7,2/100.000 habitants
* GB 1985 : 58 % hommes et
71 % femmes décédés d’asthme : > 70 ans.
* BARGER et Coll (1982) :
80 % des patients décédés d’asthme : > 55 ans.
® Mortalité
accrue par asthme chez le sujet âgé.
n Raisons de la mortalité accrue en gériatrie :
* Retard au diagnostic,
* Traitements inadaptés (moins
aggressifs),
* Augmentation de la mortalité
globale par asthme depuis 20 ans,
* Diminution de la perception de dyspnée avec l’âge.Donc plus exposés aux complications
DEFINITIONS
Critères du GINA (1995) :3
n TVO
spontanément réversible ou sous l’effet d’un traitement
n Hyperréactivité
bronchique non spécifique (HRBNS)
( HRBNS
avec l’age par ¯ recepteurs b2 des
voies aériennes)
n Inflammation
chronique des voies aériennes
Deux tableaux cliniques :
1/ Asthme ancien vieilli (devenu
moins réversible et plus cortico-dépendant))
2/ Asthme de survenue tardive (de
novo)
CLINIQUE
Symptômes cliniques ASPECIFIQUES.
= dyspnée, sibilances et oppression thoracique
observés aussi dans d’autres pathologies :
n emphysème,
n bronchite
chronique,
=
BPCO : maladie obstructive la plus fréquente chez le sujet âgé
n troubles
de la déglutition avec fausses routes alimentaires,
n décompensation
cardiaque gauche : oedeme bronchique de l’
« asthme cardiaque » (James HOPE en 1833),
n tumeurs
trachéo-bronchiques,= wheezing
n reflux gastro-oesophagien.
Tout ce qui siffle n’est pas
asthme
v Asthme
vieilli
n asthme extrinsèque
apparu dans l’enfance ou l’age adulte
n < 65 ans
n IgE dépendant dans 71% des cas (rôle des aéroallergènes)
n IgE et tests cutanés positifs
n Ayant évolué vers l’asthme à dyspnée continue (persistant
sévère)
n Souvent hyperéosinophilie sanguine
n Souvent nécessité d’une corticothérapie per os.
v Asthme de survenue tardive
n > 65 ans
n Apparition dans les suites d’une infection respiratoire
n ® Importance des symptômes
révélateurs :
- crises dyspnéïques d’apparition brutale,
- épisodes de sibilances respiratoires,
- crises dyspnéïques nocturnes.
n Évolution vers l’asthme à dyspnée continue
§ Non IgE dépendant
(faible rôle des aéroallergènes : 12% des cas)
§ = « asthme intrinsèque » Souvent hyperéosinophilie
sanguine
§ pas d’
IgE et tests cutanés souvent négatifs
§ Sévère (souvent nécessité d’une corticothérapie per os).
Particularités
cliniques
Facteurs déclenchants
des crises d’asthme :
n Asthme
vieilli (IgE dépendant) : exposition allergénique.
n Asthme
tardif (non IgE dépendant) :
- bronchites aiguës virales,
- expositions à des vapeurs irritantes (fumée, aérosols
ménagers, peintures),
- béta-bloquants (cardiopathie ischémique, arythmies,
glaucome…),
- aspirine, AINS.
Problème du sous-diagnostic de cette pathologie :
n en
raison de l’intrication avec les BPCO tabagiques (emphysème
et bronchite chronique) responsables de toux + dyspnée,
n car ¯ perception de la dyspnée par la personne âgée (test méthacholine / crise asthme) qui peut être à l’origine d’un retard à l’hospitalisation en cas de crise d’asthme.
Moindre recours à l’hospitalisation :
n Chez le sujet âgé asthmatique, on observe :
n du délai d’hospitalisation en cas d’aggravation des symptômes respiratoires :
aggravation respiratoire > 14 jours avant hospitalisation : 65 % chez
patients de plus de 65 ans contre 29 % chez patients < 40 ans, en partie par
diminution de la sensation subjective de dyspnée.
§ Mortalité par :
§ non
reconnaissance de la pathologie
§ retard
de prise en charge
§ insuffisance
du traitement
§ interactions
médicamenteuses.
n
®
Nécessité de l’évaluation systématique du débit-mètre de pointe chez la personne âgée.
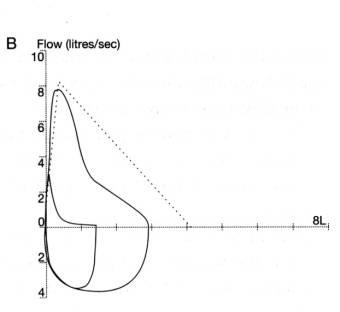
SPIROMETRIE
n Possibles
difficultés de réalisation…
n EFR :
n TVO de base (Asthme ancien vieilli) : test aux b2 mimétiques : gain VEMS ³ 12 % car REVERSIBILITE partielle (¯ réponse aux b2 mimétiques). Si pas de
réversibilité : pas d’asthme
n EFR normales : recherche d’une HRBNS par test à la
métacholine à
¯ du VEMS
n Même
classification que l’asthme de l’adulte et du sujet jeune avec adaptation du
traitement en fonction du stade de sévérité.
EFR
CLASSIFICATION
TRAITEMENTS : GÉNÉRALITÉS
Constatations :
n Si
Asthme intermittent atopique (le plus fréquent) du sujet jeune : pas de
traitement ou b2 mimétiques à la demande.
n Si
Asthme tardif du sujet âgé non atopique : traitement lourd et continu.
n Or,
problème de la faible compliance au traitement des sujets
âgés :
n patient vivant seul,
n perte de mémoire,
n problèmes financiers,
n mauvais usage des aérosols,
n négation, dénit ( ?) de la vieillesse, de la maladie.
A/ b2
mimétiques (traitement de fond) :
n Voie inhalée : voie préférentielle, surtout chez le patient
âgé :
n moindre diffusion systémique (tachycardie, tremblements…),
n pas « dangereux » en lui-même :
surconsommation (> 2 aérosols doseur/mois) signe l’instabilité de la maladie
et donc son caractère potentiellement grave ,
n au prix d’une surveillance adéquate : possible
hypokaliémie et augmentation espace QT qui doivent être recherchées afin
d’éviter les troubles du rythme ventriculaire (+++ en cas de cardiopathie
ischémique avec traitement par Digoxine).
n Danger du traitement à la demande car diminution de la
sensation de dyspnée ®
DEP quotidien.
n Asthme tardif ou vieilli = souvent asthme persistant modéré
ou sévère : b2
mimétiques de longue durée d’action. Toujours en association avec une corticothérapie inhalée (800
à 2000 µg/j).
b2 mimétiques : REMARQUE
n OXEOL : b2
mimétiques per os :
n longue durée d’action (TTT symptômes nocturnes),
n tropisme pulmonaire,
n intérêt en association avec un antileucotriène
n pour asthmes persistants modérés et sévères,
n posologie : 1 cp 10 mg le soir, peut être augmenté à 2
cp en 1 prise le soir, en fonction des résultats obtenus.
B/ Corticoïdes (traitement de fond):
n Si
possible inhalée,
sinon
per os.
Etude de Braman et
collaborateurs (ARRD 1991) : sur 25 patients > 70 ans avec asthme
tardif : 22 sous corticothérapie orale et/ou inhalée.
n Règles : éviter au maximum les
complications de la corticothérapie :
n aggravation : ostéoporose, diabète, hypertension,
cataracte,
n induction : fragilité cutanée, myopathies, troubles de
l’humeur, perte de mémoire.
1) diminuer l’absorption
systémique des corticoïdes inhalés :
n utilisation des inhalateurs de poudre,
n utilisation de chambre d’inhalation,
n utilisation des sprays autodéclenchés,
n utilisation des molécules de diffusion systémique moindre,
n se rincer la bouche au décours de la prise.
2) augmenter les doses de
corticoïdes inhalés (jusqu’au maximum : 2 mg/j), avant de recourir à la
corticothérapie per os.
3) Prescrire une
corticothérapie orale à la plus petite dose efficace.
4)Employer des
corticoïdes de ½ vie courte.
5) Assurer un apport
calcique suffisant (1500 mg/j) et en vitamine D (800 U/j). Chez la femme avec
ostéoporose, discuter une oestrogénothérapie. Eviter médicaments favorisants
ostéoporose : anti-convulsivants, sels aluminium,
héparine, tétracyclines…).
C/ anti-leucotriènes (traitement
de fond):
n SINGULAIR®
(Montelukast) : 1 cp 10 mg le soir au coucher.
n Indications :
asthme persistant léger à modéré avec symptômes insuffisamment contrôlés par
l’association béta-2-mimétiques/corticoïdes inhalés.
n Amélioration
de la symptomatologie 8 fois/10 en une semaine (arrêt si pas de bénéfice observé).
D/ Théophyllines
(traitement de fond) :
n
Traitements de moins en moins
utilisés dans l’asthme tant en traitement de fond qu’en aigu.
n
Intérêt pour réduire la corticothérapie
per os (asthme persistant sévère).
n
Peu recommandées
chez le patient âgé car :
n
pathologies intriquées
diminuant la dégradation de la molécule (surdosage) : décompensation
cardiaque droite ou globale, cirrhose, cholestase…
n
polymédication fréquente avec
risque de surdosage (Erythromycine, Ciprofloxacine, Cimétidine, Alloprurinol),
n
A théophyllinémie identique,
les complications graves sont multipliées par 16 chez le sujet > 70 ans par
rapport aux patients < 25 ans.
n
Mais :
n
clairance de la théophylline non
modifiée par âge,
n
emploi possible sous contrôle
régulier de la théophyllinémie (entre 10 et 15 µg/ml).
TRAITEMENTS : REMARQUES
n Voie
inhalée préférentielle
pour
administration de b2 mimétiques et corticoïdes.
n Mais,
la majorité des sujets âgés sont incapables d’utiliser correctement un
aérosol-doseur ® asynchronisme patient/aérosol doseur (facultés
intellectuelles, force motrice moindre, déformations articulaires…),
n D’où la
nécessité de l’utilisation chez le sujet âgé :
n chambre d’inhalation,
n arérosols auto-déclenchés,
n poudre,
n
+++ formes orales.
Pour en savoir plus…
n Série « Pneumologie de la personne agée »
n Article de Radenne F. et collaborateurs (CHU Lille) L’asthme
du sujet agé Revue des Maladies Respiratoires 2003, 20 : 95-103.