Les chutes de la personne âgée
Introduction :
la chute chez la personne âgée est un phénomène :
·
Pathologique , marqueur
d’un mauvais état de santé de la personne âgée
·
Fréquent touchant 2
millions de personne âgée/an
·
30 %> 65 ans font au
moins 1chute/an à domicile
·
50 %> 80 ans font au
moins une chute/an
·
Grave :
·
elles seraient
responsables à court terme de 12.000 décès/an en France
·
risque de DC x 4 pour
les chuteurs
·
30% des motifs
d’hospitalisation du sujet âgé
·
elle représente un
facteur d'entrée en dépendance : 40 % des sujets âgés hospitalisés pour chute
sont ensuite orientés vers une institution
·
les ♀ seraient plus vulnérables
·
à ne jamais négliger :
20 fois plus de risques de récidive chez le chuteur après la première chute
·
à prendre en charge car
la chute peut avoir des significations diverses chez le sujets agées :
--
chute symptômes : signe d'une étiologie unique
--
chute symbole : dans la significations est un événement social ou psychique
--
chutes fortuites : dans le cadre d'un événement brutal lié à un facteur
intercurrent.
Quel que soit le mécanisme originel la prise en
charge doit toujours comporter un diagnostic étiologique + un traitement + des
exercices pour éviter les récidives.
Les conséquences de la chute :
1 – conséquences immédiates
traumatiques :
·
dans 50% des cas pas de
traumatismes physiques sérieux
·
6 à 8 % des chutes
entraînent des fractures dont 1% de l'extrémité supérieure du fémur
·
24 % des chutes
nécessitent des soins d'urgence .
2 -- conséquences a distance de la chute :
§
les
récidives la chute appelle la chute
§
les
conséquences psychomotrices :++++
·
conséquences les plus
fréquentes et les plus graves des chutes : en l'absence de prise en charge
rapide et adaptée elle conduits à la dépendance lourde et à l'installation d'un
état grabataire
·
syndrome
"post-chute" : la chute peut-être à l'origine d'une sidération
des automatismes qui, entraîne une perte de réaction d'adaptation posturale,
avec difficulté à se maintenir en orthostatisme.
Ce
syndrome post-chute associe :
. une
composante motrice
-- troubles de la
statique en position assise avec rétro pulsion et impossibilité de passage en
ante pulsion
-- une position
debout non fonctionnelle, se caractérisant par une projection du tronc en
arrière (rétro pulsions), un appui podal postérieur et un soulèvement des
orteils. Sidération des automatismes
-- La marche,
lorsqu'elle est possible, se fait à petit pas, avec appui talonnier, élargissement du polygone de
sustentation, flexion des genoux, sans temps unipodal, ni déroulement du pied
au sol.
. Une
composante psychologique qui lorsqu'elle existe se traduit par une anxiété
majeur avec peur du vide antérieur qui gêne à la marche et peut conduire à un
refus de toute tentative de verticalisation. Se voit plus volontiers quand la
personne est dans l’incapacité de se relever après la chute.
.Facteur de risque du syndrome post chute : age, sexe ♀
,humeur dépressive, état de santé fragile
.Conséquences : →
Récidive de chute
→ évolution possible vers un syndrome de régressions psychomotrice
: le patient peut prendre conscience de la fragilité de son état ce qui
entraîne une perte de confiance en soi, un sentiment d'insécurité et de
dévalorisation, avec le repli sur soi, démotivations et restriction des
activités. Ce tableau d'inhibition psychomotrice doit évoquer un syndrome
dépressif. Toutes personnes âgées restée au sol sans pouvoir se relever pendant
plus de trois heures doit bénéficier d'une psychothérapie de soutien dès le
premier jour d'hospitalisation.
L'entourage inquiet d'une nouvelle
chute, a tendance à surprotéger la personne et refuse souvent le retour au domicile.
→ perte d’autonomie :31%
→ mise en institution :39%
·
les
conséquences vitales : 50 % de décès
dans l'année qui suit la chute avec fracture du col du fémur.
3-- les conséquences socio économiques
:
·
coût : 7 milliards de
francs/ans
·
30 % des motifs
d'hospitalisation du sa
·
40 % des motifs
d'entrée en institution.
Lieu de la chute :
·
Au
domicile dans 52% des cas : chambre à coucher ; puis salle de
bain ; puis escaliers
o
Intérieur :31%
o
Extérieur 21%
·
En dehors du
domicile :48%
o
Rue :12%
o
Lieu public
intérieur : 9%
o
Lieu public
extérieur : 21%
o
Autres : 6%
Points d’impact de la chute :
·
Mains 26%
·
Sur l’ arrière : 22%
·
Tête 14%
·
Genoux 12%
·
Bras 11%
·
Autres 15%
La prise en charge des chutes
comprend plusieurs niveaux d’intervention :
-- des mesures d’urgence lors de la chute
-- agir pour éviter la rechute en cas de chute
antérieure ou pour prévenir avant la
première chute
1 Des mesures d’urgence
- mise en décubitus
- ablation des prothèses dentaires
- reconnaître et traiter une cause de la
chute :
- une syncope cardiaque
- un état asphyxique (s’assurer de la liberté des
vas )
- une hypoglycémie
- prise de pouls et de la TA
- examens complémentaires si besoin :
ECG ; Dextro
- reconnaître et traiter les conséquences de la
chute :
- une lésion traumatique :
- fracture du col du fémur parfois engrenée
- fracture du bassin
- fracture du sacrum parfois difficile à voir à
la RX ( --> scintigraphie)
- tassement vertébral
- HSD (surveillance neuro)
- Si séjour prolongé sur le sol :
- Déshydratation
- Rhabdomyolyse
- Nécessité d’une enquête étiologique+++ « LA
CHUTE N’EST PAS UNE FATALITE »
- Importance de
l’interrogatoire du patient et de son entourage
- Elucider les circonstances de la chute :
lever, toux, glissade, horaire:après le repas ou le matin ou la nuit++
- Est ce le premier épisode : la chute appelle
la chute..
- Signes associés à la chute :
- Perte de connaissance
- Convulsions
- Prodromes pâleur douleur
- ATCD pathologiques diabète arthrose
- La prise de médicament :
- Le ttt en cours : repérer les
médicaments potentiellement responsables (ex :BZD)
- l’automédication ou la mauvaise gestion du ttt
- l’arrêt récent d’un ttt habituel
- Examen
clinique :
- Neuro : conscience, amnésie, syndrome
déficitaire, signes neurologiques
- Cardio : auscultation CV et vx du cou
- Pulmonaire : auscultation
- Examen des mollets
- Prise de la Température
- Examens
complémentaires de 1° intention :
- NFS
- Iono
- Glycemie
- Fonction renale
- Enzymes
- ECG
- Autres examens
complémentaires :guidés par la clinique rentabilité faible en
l’absence de signes d’orientation
- Holter ecg
- Doppler des TSA
2 Prévention (avant la première
chute ou pour éviter la rechute) : dépistage des troubles de l'équilibre
:(chutes prévisibles) repérer les chuteurs potentiels
Compte tenu du vieillissement (musculaire,
neurologique, locomoteurs, intellectuelle, sensoriel) la chute peut survenir
chez toute personne âgée.
Comment
dépister un risque de chute ?
A ) Rechercher un trouble de l'équilibre
B )
Rechercher une cause
A) Bilan diagnostic : rechercher un trouble
d'équilibre.
La chute survient lorsqu'il existe une rupture de l'équilibre
et de sa gestion.
-- équilibre statique
-- équilibre dynamique
--
--> ajustement postural (démarrage du métro)
--
--> réaction parachute (freinage du métro)
[Notes
Perso :
Physiologie de
l'équilibration :
-- les capteurs de l'équilibration :
·
l' oeil qui
renseigne sur l'environnement
·
l'oreille
interne et en particulier le système vestibulaire
·
le système
somesthésique :
voies
sensitives afférente proprioceptive de la sensibilité profonde
voix
sensitive afférente tactile épicritique de la sensibilité superficielle
·
le système
nerveux central :
lobe
frontal
le
cervelet
-- les effecteurs :
·
le muscle
·
l'articulation
Le
vieillissement de l'équilibration :
1 -- au niveau des capteurs
-- ↓ de la vue du sujet âgé :
·
↓
de la vision périphérique
·
↓
des contrastes
·
↓ de l'accommodation
-- presbyvestibulie de l'oreille interne
-- système somesthésique moins performants
:
·
ataxie
·
hypoesthésie
·
hypopalesthésie
-- au niveau du système nerveux central :
·
↓
des réactions posturales
·
↓
de la synchronisation
2 -- au niveau des effecteurs :
-- les muscles : sarcopénie
-- les articulations : ↓
des amplitudes (arthrose)]
Ce qu'il ne faut pas faire lors d'un
dépistage :
-- dépister les pieds serrés
-- dépister les pieds l'un devant l'autre (funambule)
-- pratiquer la marche aveugle -- --> angoisse
majeurs chez la personne âgée
-- pousser ou tirer la personne âgée.
Ce qu'il faut faire :
1 -- étude de la marche et du demi-tour :
met en évidence un déséquilibre par claudication par
exemple. L'épreuve du « stop » sensibiliser l'épreuve.
2 -- épreuve des poussées : teste l'équilibre
dynamique, les ajustements posturaux.
3 -- épreuve de Tinetti :
évaluation
de l'équilibre statique
évaluation
de l’équilibre dynamique :la marche
|
|
Une chute chez un sujet âgé peut avoir
des conséquences redoutables (fracture du col du fémur, grabatisation , décès).
Le test ou score de Tinetti est un moyen simple, reproductible, d'évaluer le
risque de chute chez le sujet âgé. La durée de passation est d'environ 5
minutes. Le test est réalisé en plusieurs étapes, détaillées dans le tableau
ci-après.
L'interprétation est expliquée après le tableau.
|
Le patient est assis sur une chaise sans accoudoirs : 0 se penche sur le côté,
glisse de la chaise |
|
On demande au patient de se lever, si possible sans s'appuyer sur les
accoudoirs : 0 impossible sans aide |
|
3- Tentative de se lever 0 impossible sans aide |
|
4- Equilibre immédiat debout (5 premières secondes) 0 instable (chancelant,
oscillant) |
|
Test de provocation de l'équilibre en position debout : 0 instable |
|
6- Poussées (sujet pieds joints, l'examinateur le pousse légèrement sur le sternum à 3 reprises) 0 commence à tomber |
|
7- Yeux fermés 0 instable |
|
Le patient doit se retourner de 306° : 0 pas discontinus |
|
9- Pivotement de 360° 0 instable (chancellant,
s'agrippe) |
|
Le patient doit marcher au moins 3 mètres en avant, faire demi-tour et
revenir à pas rapides vers la chaise. Il doit utiliser son aide technique
habituelle (canne ou déambulateur) : 0 hésitations ou plusieurs
essais pour partir |
|
11- Longueur du pas : le pied droit balance 0 ne dépasse pas le pied
gauche en appui |
|
12- Hauteur du pas : le pied droit balance 0 le pied droit ne décolle pas
complètement du sol |
|
13- Longueur du pas : le pied gauche balance 0 ne dépasse pas le pied droit
en appui |
|
14- Hauteur du pas : le pied gauche balance 0 le pied gauche ne décolle
pas complètement du sol |
|
15- Symétrie de la marche 0 la longueur des pas droit et
gauche semble inégale |
|
16- Continuité des pas 0 arrêt ou discontinuité de la
marche |
|
17- Ecartement du chemin (observé sur une distance de 3 m) 0 déviation nette d'une ligne
imaginaire |
|
18- Stabilité du tronc 0 balancement net ou
utilisation d'aide technique |
|
19- Largeur des pas 0 polygone de marche élargi |
|
Le patient doit s'asseoir sur la chaise : 0 non sécuritaire, juge mal
les distances, se laisse tomber sur la chaise |
|
SCORE MAXIMUM = 28 points |
Interprétation :
total inférieur à 20 points : risque de chute très élevé
total entre 20-23 points : risque de chute élevé
total entre 24-27 points : risque de chute peu élevé, chercher une cause comme
une inégalité de longueur des membres.
total à 28 points : normal
4 – “Get up and go
test”: ou test du lever de chaise de Mathias. Ou sa version chronométrée
« timed up and go test”.
Le test : le sujet
assis confortablement sur un siège avec accoudoirs, placé à trois mètres d’un
mur est invité
à se lever, à rester debout
quelques instants, à marcher jusqu’au mur, à faire demi-tour sans toucher le
mur, à revenir jusqu’à son siège, à en faire le tour et à s’y asseoir de
nouveau.
Les résultats sont exprimés
en fonction d’une échelle côtée de 1 à 5.
COTATION : 1 aucune instabilité 2 très légèrement anormal
(lenteur exécution) 3 moyennement anormal (hésitation, mouvement compensateur
des membres supérieurs et du tronc) 4 anormal (le patient trébuche) 5 très
anormal (risque permanent de chute).
- Un score supérieur ou égal à 3 à chaque
question traduit un risque important de chute et doit alerter la
vigilance des soignants.
Un
temps de réalisation de plus de 20s témoigne d’une fragilité posturale de
l’individu et d’un risque de chute ultérieur.
5 – La Station unipodale : demander à la
personne d’essayer de rester au moins cinq secondes sur une seule jambe. La
personne peut choisir la jambe qu’elle veut et peut garder les yeux ouverts.
Les personnes qui ne sont pas capables de tenir 5 secondes sur
une seule jambe présentent un risque de chute 4 fois plus élevé dans l’année.
6 – Marcher et parler :le fait de devoir parler
en marchant crée un arrêt de la marche par manque de concentration.
B) Diagnostic étiologique : causes des chutes
I) Il demande un examen clinique avec :
n interrogatoire :poser les questions suivantes à
la personne ou à son entourage :
1 La chute a t’elle été
précédée de malaise ou d’une perte de connaissance ?: si oui à bilan CV
2 La chute a t’elle été
précédée d’un trouble de l’équilibre ou lors de la rotation du cou ?:
si oui à doppler
3 Existe t’il un
trouble de la marche ou de l’équilibre habituel donc des facteurs
mécaniques favorisant la chute :
·
Chute souvent
antérieure ou latérale (risque ++ pour la hanche ) en raison de la ¯ de la
vitesse de déplacement des transferts ‘’lità fauteuil’’ ou ‘’assisà debout’’
·
¯
du mécanisme d’amortissement des chutes et ¯ des fonctions « parachutes ». Rôle
aggravant des perturbations des fonctions sensorielles et de certains
médicaments (psychotropes++).La chute génére donc des conséquences plus
importantes chez la personne agée du fait de :
o
la mauvaise dissipation
de l’energie cinétique (la PA tombe lourdement )
o
la ¯ du capiton graisseux fessier et trochantérien
o
la ¯ de la masse musculaire
4 Faire préciser la
consommation de médicaments :
·
Possibilité d’erreur de
prise
·
Automédication
·
Introduction ou arret
d’un médicament
·
Prise de collyre
(bbloquant)
5 Faire préciser les
facteurs mecaniques associés personnels (chaussage) et environnement :
6 Evaluer la fonction
cognitive
7 Evaluer les fonctions
sensorielles :
·
Vision : si <
2/10éme risque de
fracture+++ plus important que si ostéoporose
·
Etat podologique
·
Audition car la
presbyvestibulie accompagne parfois la presbyacousie
n examen physique : à la recherche de pathologie
extra neurologique (musculaire, orthopédiques) ou de pathologie neurologique
(trouble de la sensibilité, troubles moteurs)
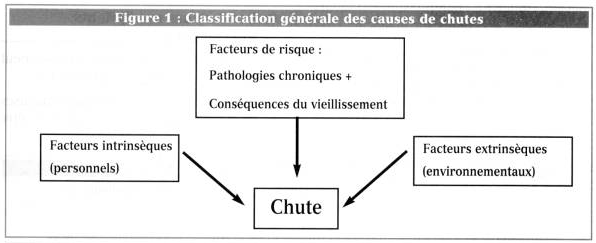
II) Cette démarche diagnostique permet de mettre en
évidence des facteurs prêdisposants à la chute souvent multiples :cause
souvent plurifactorielle ,rarement univoque
n il existe des facteurs de risque conséquence
§
des maladies chroniques
(ex : séquelle d’AVC )
§
et du vieillissement
(presbyastasieamyotrophie…)
n et il existe des éléments précipitants (accident
aigus ex : avc) :
§
facteurs personnels intrinsèques
§
et des facteurs
environnementaux extrinsèques.
1)
Identifier les facteurs de risque intrinsèques prédisposant ou précipitant à la
chute :
-- causes iatrogènes :cf. Tableau
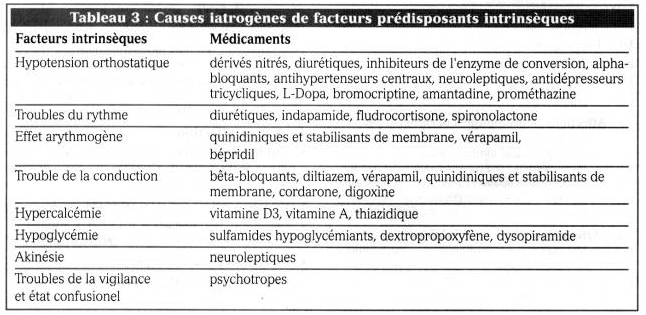
·
surtout les
psychotropes :
o
BZD à ½ vie longue augmentation du risque de chute par
·
hypotonie
·
et diminution de la vigilance
o
NL à cause
§
des dyskinésie
§
et de la sédation
o
AD même les IRS
(hyponatrémie++)
·
Attention aux AINS
o
en association aux
sulfamides
o
ou effet centraux
(vertiges avec le celebrex)
|
Anti
Hypertenseurs Diurétiques
IEC ;
IC
à forte dose Antihypertenseurs
centraux Dérivés nitrés |
HypoTA orthostatique |
|
Sels
de lithium NL BZD AD
tricycliques Tégrétol (pas de Diantalvic en association) |
Ataxie Synd
Extra Pyramidal HypoTA
Orthostatique Ataxie Vertiges Ataxie |
| Antibiotiques ototoxiques | labyrinthite |
| Antiparkinsoniens |
HypoTA
orthostatique Neuropathies périphériques |
| AINS |
Anémies
Vertiges |
| Antalgiques de classe II |
Vertiges |
-- causes cardiaques et
vasculaires :25%
·
facteurs précipitants
o
hypotension
orthostatique (*)de causes variées : hypovolémie, varices, iatrogènie,
parkinson, diabète
o
malaise vaso vagal
o
hyper sensibilité
sino-carotidienne
o
drop attack et vol sous
clavier
o
trouble du rythme
paroxystique
o
trouble de la
conduction
o
angor infarctus du
myocarde
insuffisance cardiaque
o
embolie pulmonaire
o
Rao serré
·
Facteurs prédisposants
o
Insuffisance cardiaque
o
anémie
n
causes neurologiques
centrales :15%
·
facteurs
précipitants :
o
AVC
o
Syndrome confusionnel
o
Hématome sous dural
o
Crise convulsive
·
Facteurs
prédisposants :
o
atteinte
corticales : vasculaires et séquelles d’AVC, dégénératives( la démence X 6
le risque de chute), tumorales
o
atteintes sous
corticales : dégénératives (Parkinson, Steele Richardson),
vasculaires (HPN,artériopathie HTA)
o
atteintes du tronc
cérébral (s pseudo bulbaire++), cérébelleuse, vestibulaire.
n
causes neurologiques
périphériques :
·
Facteurs
prédisposants :
o
canal lombaire étroit,
myélopathie cervicarthrosique
o
myélopathie :
sclérose combinée de la moelle
o
affection radiculaire
(sciatique ) et tronculaire
o
polyneuropâthie
toxiques ou médicamenteuse
n
causes
infectieuses :
·
facteurs
précipitants :chute le matin…. 39° le soir…
n
affections
neuromusculaires :
·
Facteurs
prédisposants :
o
simple faiblesse
musculaire par sarcopénie physiologiques
o
faiblesse musculaire
par dénutrition
o
myopathie
thyroïdiennes, cortisoniques , ostéomalacique
o
myasthénie, myosite
n
affections ostéo
articulaires :
- Facteurs prédisposants
- affections du rachis : cyphose scoliose, ostéoporose arthrose
cervicale
- affections articulaires des membres inférieurs : arthrose
hanche genou, déformations orthopédiques des pieds+++ (hallux
valgus ; pied creux antérieur ; avant-pied
plat ;arthropathies microcristallines) troubles de la marche en
général.
n
causes
métaboliques :
- facteurs précipitants
- deshydratation
- hyponatrémie,
- hypo ou hyperkaliémie,
- hypercalcémie,
- hypoglycémie,
- hyperCapnie
- intoxication au CO
- alcoolisme
n
autres causes
prédisposants à la chute :
- déficit sensoriel :
- atteintes visuelles : ¯ de
l’acuité ou du champ visuel (DMLA, cataracte, glaucome)
- atteinte auditive
- atteintes vestibulaires
- trouble de l’exonération fécale ou urinaire : les
« rétentionnistes » sont souvent en rétro pulsion
- inhibition motrice des syndromes dépressifs
- état général précaire.( DPE sévère)
- mauvaise adaptation à l’effort (BPCO : IC : anémie)
2) Identifier les facteurs de risque extrinsèques dus
à l’environnement prédisposant à la chute :
n
dus au cadre de
vie : conditions locales dangereuses ou inadaptées :
·
mauvais éclairage,
·
baignoire glissante,
·
sol humide ou glissant,
·
toilettes inadaptées
·
trajet lit wc peu
adapté
·
mauvais points d’appui,
n
obstacle au
sol :
·
tapis non fixé
·
fils électriques
·
parquet trop ciré
·
barre de seuil
·
animaux domestiques
·
objets qui trainent
·
revêtement de sol irrégulier
n
mobilier
inadaptées :
·
lit trop haut ou trop
bas,
·
lit à roulettes non
bloquées
·
fauteuil éculé
n
habillement
inadapté :
·
vêtements trop longs,
·
mauvaises chaussures
Dans la plupart des cas on ne retrouve pas une cause
de la chute mais des causes souvent
intriquées .
Souvent la personne âgée chute dans un contexte
de :
n perte des sens
n d’appauvrissement posturo locomoteurs
ce qui en fait « une
personne âgée fragile ».
(*) hypotension orthostatique :
§
fréquente chez la PA
§
multifactorielle
§
définie par une ¯ de la TA
syst de > 20mm de Hg en
orthostatisme après 1,2 ,5 et 10 minutes
§
plus fréquente le matin
au réveil et en période post prandiale
§
favorisée par
o
l’anémie et la
déshydratation
o
certains medicaments
o
le diabete le parkinson
o
l’alitement prolongé
o
les varices
C) Diagnostic étiologique :Causes des chutes nocturnes
§
Lever nocturne favorisé
par la nycthurie et la pollakiurie nocturne
§
Risque de chute aggravé
par
o
le noir dans la chambre
o
la descente de lit
o
l’hypotension
orthostatique favorisée par l’hypotension physiologique nocturne
o
la prise de somnifére
o
un sol glissant si
incontinence urinaire
3
Prise en charge thérapeutique a distance de la chute : but éviter les
récidives
La chute est un événement à ne pas négliger :
-- c'est un signal d'alarme , indicateur de
décompensation d'un état précaire.
-- de par ses conséquences traumatiques et vitales
-- de par ses complications : « syndrome post chute »
(cf. supra)
Que faire
devant une chute ?
Tout mettre en oeuvre rapidement
1 pour tenter de mettre en évidence une cause ou un
facteurs de risque de chute contre lequel on luttera
2 pour évaluer les facteurs prédictifs de la chute ou
de la rechute :repérer les chuteurs potentiels :
v ♀ > ♂
v le nombre de
chute antérieures :
o
une chute dans les trois
mois précédents indique un risque élevé de récidive
o
si > 3 chutes /an à risque +++
o
si une chute +
conséquences traumatiques à
risque
+++
v si difficulté
à se lever d’une chaise
v si
impossibilité de se relever du sol spontanément après la chute avec un temps
passé au sol > 3 heures
v si mauvais score aux tests d’équilibre démontrant une
anomalie de l’équilibre et de la marche :
o
une station unipodale
< 5 secondes
o
un score au test de
Tinetti < 20 points
o
exécution du timed get up and go test > 20 secondes
o
altération des
réactions d'adaptation posturales : réactions d'équilibration et réactions
parachutes.
o
arrêt de la marche au
walking talking test.
v si existence d’une
hypoTA orthostatique
v si faiblesse musculaire
v si problème podologique
v si usage de psychotrope
v si altération des fonctions cognitives (x 6 le risque
de chute)
3 pour effectuer une prise en charge rapide
psychothérapeutique pour lutter contre le syndrome postchute
4 tout en évitant la surprotection qui peut conduire
à la grabatisation
5 pour remettre à la marche ,en activité et en
autonomie la personne âgée le plus vite possible.
6 réévaluer les traitements en cours
7 évaluer l’état nutritionnel++ : la DPE le risque de chute
8 mettre en place des aides techniques :
v chaussage
(pédicure,podologue)
v bas de contention si varices
9 prise en charge en
ergo thérapie. Rôle important de l' ergo
thérapeute:
-- étudier le rôle de l'environnement aménagement du
domicile ; téléalarme
-- faire une étude du catalogue
-- mettre en situation le sujet.
Pour éviter les chutes à domicile : les 10
commandements de l’ergothérapeute :
·
1 dégager les espaces
de circulation
·
2 veiller à la bonne
stabilité des chaises et des fauteuils
·
3 vérifier que la lampe
de chevet éclaire suffisamment
·
4 installer une barre
d’appui dans les toilettes
·
5 installer un tapis
anti dérapant dans la douche ou les toilettes
·
6 installer uns chaise
percée
·
7 prévoir une pince de
préhension
·
8 prévoir un téléphone
sur la table de chevet s’assurer d’une téléalarme portée
·
9 veiller au chaussage
·
10 placer une chaise
devant le lavabo
10 kinésithérapie pour
Rééducation de l'après chute à
domicile ou en institution: en groupe ou individuellement
v travail sur l'équilibre, les transferts la station
debout
v rééducation analytique de la marche
v rééducation fonctionnelle
Ø travail musculaire
Ø travail articulaire (rachis, membre inférieur )
Ø redonner de l'aisance en enrayant la régression
psychomotrice :
v rééducation de la marche avec mise en situation
Ø marche en terrain instable,
Ø montée d'escalier,
Ø enjambement d'obstacles...
Donner des
conseils de prévention de la chute.
v Faire de la marche à pas rapide 30minute/j
n
préserve le muscle
n
conserve ou améliore
les amplitudes articulaires
v conseil nutritionnel -- --> pour ↓ la sarcopénie, traitement de l'ostéoporose
v faire des exercice d’auto gymnastique :
n
d'assouplissement sur
la cheville et les ischio jambiers flexion extension de la cheville jambe
tendue, étirements musculaires, musculation : se lever d’une chaise 5 à 15
fois de suite,
n
travail articulaire
n
travail de l'équilibre
bipodal puis unipodal
v aqua gym
v apprendre à se relever du sol : prévient la
rhabdomyolyse -- moins d'angoisse si nouvelle chute
v proposer dans certains cas le port de protecteurs de
hanche (HIPS ou KPH) Remboursé 123€ si sujet institutionnalisé et >70 ans
Prescrire
15 séances renouvelables
11 utiliser des mesures d’accompagnement :
·
téléalarme
·
aménagement du domicile
ACTADRIM de la Somme
·
renforcer l’aide à
domicile aide ménagére
·
utiliser
o
les services de soin
infirmier à domicile
o
les services de garde de nuit
o
portage des repas
Conclusion :
La chute, conséquence d'un appauvrissement posturo
locomoteurs (facteurs de risque intrinsèque) dans un environnement comportant
des risques (facteurs de risque extrinséques).