La déshydratation du sujet âgé
Perturbation métabolite la plus fréquente
: 25 % des personnes âgées grabataires en institution.
Perturbations métabolites graves.
Le vieillissement physiologique explique la plus grande sensibilité des personnes âgées aux variations hydroélectrolytiques :
§
réduction de l'eau
totale par diminution de la masse musculaire
MM = 73% d’eau
MG =10% d’eau
Ex
♂ de 70kg à 30 ans et à 70 ans

Donc diminution de la réserve d'eau et déshydratation plus rapide
§
hypodypsie
physiologique (diminution de la sensation de soif)
§
diminution globale de
l'efficience des fonctions rénales donc diminution du pouvoir de concentration
des urines.
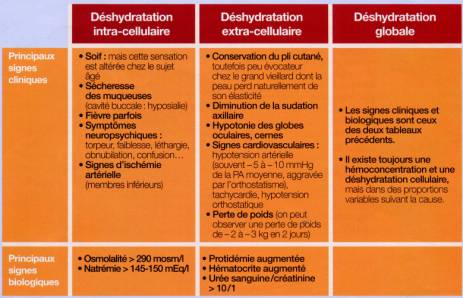
Le diagnostic :Il n'est pas facile.
Sur les signes cliniques
et biologiques :
Facteurs étiologiques :
Déshydratation par manque d’eau (plus que de sel ): . cas de la déshydratation intracellulaire: plus grande perte d’eau que de sel
--hypernatrémie (> 145 mmol/l)
Causes :
a.
carence d’apport due à :
n baisse
soif (hypodypsie physiologique voir
adipsie)
n boissons insuffisantes surtout si troubles de la
conscience,ou troubles de la déglutition
n
anorexie : et toutes
ces causes (isolement, dépendance par déficit neurologique ou ostéoarticulaire,
maladies anorexiantes...)
b. augmentation
des pertes :
n
perte cutanée : chaleur
excessive, fièvre (donner 300 Cc d'eau en plus par degré au-delà de 37 degrés),
sudation, brûlures, dermatoses suintantes étendues.
n
Pertes digestives :diarrhées, vomissements
n
Pertes rénales : diabete, hypercalcémie
diminution de réabsorption rénale
n
Pertes respiratoires : polypnées
Signes
cliniques:
n
soif mais
souvent peu exprimée chez les personnes âgées. hyposialie
n
trouble de la conscience
n
asthénie ,alt. de l’EG
n
sécheresse muqueuse mais souvent le patient respire la bouche ouverte
dans la bouche est sèche. La langue rôtie est un signe tardif.
n
chaleur, fièvre
n
oligurie
mais souvent incontinence donc difficile à apprécier (peser les couches ?)
n
concentration urinaire augmentée :hyper
natrémie
Déshydratation par manque de sel ++ et d’eau . hypovolémie par déshydratation extra cellulaire :
diminution globale du volume extracellulaire résultant habituellement d’une perte proportionnelle d’eau et de sel .
La déshydratation
est le plus souvent globale
-- natrémie normale ou basse (donc correction par
apport d’eau et de sel ++)
-- signes d'hémoconcentration : protidémie , hématocrite
-- signe d'insuffisance
rénale fonctionnelle (qui fait le lit de l’ insuffisances rénale organique
aiguë) : de l’urée de façon disproportionnée par rapport à la créatininémie (urée/créatinine=
10/1)
Causes
n
Régime sans sel
n
Diurétiques thiazidiques surtout
Signes cliniques :
n tachycardie
mais beaucoup d'autres causes de tachycardie (température, cardiopathie...)
n pli cutané : a estimer au niveau de la cuisse
n hypotonie des globes oculaires
n signes psychiques : confusion, somnolence, DTS,
hypotonie, chutes
n
hypotension orthostatique
n
hypoTA
mais encore faut-il connaître la tension artérielle antérieure
n
choc
n
polypnée,
[Hors Sujet Note Personnelle : Dc d’une hyponatrémie :
11% des patients admis en gériatrie ont
une hyponatrémie < 130 meq /l .
Clinique : asthénie , chute,
instabilité posturale, état mental altéré, convulsions , coma
Rechercher des signes d’hyper ou d’hypovolémie+++
pour orienter le DC et la CAT
1- hypo Na +volume extracellulaire hyponatrémie de dilution : présence
d’œdèmes + signes d’ :
→ atteinte
rénale
→ atteinte hépatique
→ atteinte cardiaque
CAT :corriger l’hypervolémie par restriction hydrique et
diurétiques
2
– hypo Na + volume extracellulaire normal ou ↓ :se rencontre dans :
→ insuffisance surrénalienne
→ hypothyroïdie
→ SIADH : hypo osmolarité plasmatique + hyper osmolarité
urinaire avec natriurése ↑ ++
→ usage de diurétiques ( thiazidiques surtout)
CAT : perfuser soluté physiologique iso ou hypertonique +
Furosémide qui va provoquer une fuite plus
importante d’eau que de sel.]
Conséquences graves et complications
de la déshydratation :
1 hypovolémie est responsable :
-- malaise, troubles neuropsychique et chute par
hypotension orthostatique et bas débit cérébral. De plus la confusion favorise
l'entretien de la déshydratation par diminution des apports.
-- d'une aggravation d'une insuffisance organique
rénale conséquence de l'insuffisance rénale fonctionnelle
-- risquer d'ischémie chez l'artéritique ou de
thrombose veineuse profonde chez l'alité.
-- risques liés à l'hospitalisation par perte
d'autonomie : escarre, dénutrition, troubles du comportement, sur infections,
régressions psychomotrices.
-- complications majeures : dégâts cérébraux en cas
de réhydratation trop rapide.
2 la déshydratation intracellulaire est responsable :
-- troubles de la vigilance
-- d'infections respiratoires par micros atélectasies
-- chez le diabétiques coma osmolaire
-- dégâts cérébraux : hématome sous dural
Traitement :
Le traitement est avant tout préventif :
--Tout sujet âgé doit faire l'objet d'une
surveillance :
Boit-il
seul ?
Demande-t-il
à boire ?
Combien
a-t-il bu la veille ?
Réaliser
une courbe de boissons ?
Alerte
a donné par le personnel soignant
A domicile avertir la famille de la nécessité de faire boire surtout en cas de maladies, de fortes chaleurs. Si impossibilité de boire → Hospitalisation
-- Assurer un apport hydrique de 1,5 litres à 2
litres par jour selon la température, chez tout vieillard malade, si possible
sous forme de bouillon, laitages ou jus de fruits.
-- Eviter le régime sans sel qui en outre est
anorexiant
-- Savoir arrêter les diurétiques transitoirement si
nécessaire chez des hypertendus non- insuffisant cardiaque.
Les 4 modalités de réhydratation sont :
n la voie orale
n l'utilisation d'une sonde gastrique
n la voie sous cutanée encore appelé hypodermoclyse
n la voie veineuse lorsque la déshydratation est grave
.
Apport hydrique recommandé= compensation du déficit + besoins journaliers normaux.
3 L max d’eau par jour eau +/- sel, eau gélifiée
2L si insuffisance cardiaque
L'importance relative des apport sodés et hydriques dépend de l'analyse clinique et de la natrémie.
-- Si déshydratation intra et extracellulaire
globale :une hypernatrémie (> 145) signifie que la carence en eau est
plus profonde que la carence en sodium et implique des apports
hypotoniques.(glucosé 5%). SE rappeler que la correction trop rapide d’une
hypernatrémie grave est dangereuse car elle peut entraîner un œdème cérébral
important et des complications neurologiques mortelles.
--Si déshydratation extracellulaire : une
hyponatrémie (<135) signifie que la carence en sel est plus importante que
la carence en eau et implique des apports isotoniques par du sérum
physiologique, voir si l'hyponatrémie est sévère, l'adjonction de NaCl.
Les troubles doivent se compenser progressivement en
24,48 heures.
Quelle voie choisir :
1 la voie orale est la plus simple et la plus
naturelle :
Conditions :
-- un patient conscient qui puisse boire
-- un entourage coopérants
-- une surveillance clinique quotidienne avec
élaboration de tours d'eau : par prise 125 ml (un bol = 250cc, un grand verre
d'eau : 200 Cc.)
-- un déficit hydrique modéré
-- élaboration d'une fiche d'hydratation
-- utilisation de récipients adaptés : utilisez une
paille, pas un canard et apport d'aliments semi-liquides, eau gélifiée
(gélodiet ), produit froid au chaud , acidulés .
2 Utilisation d'une sonde gastrique :
-- risque de fausse route, reflux possible
-- immobilisations nécessaire
-- réhydratation en position demi assise
-- mais pas de risque de surcharge volémique.
3 La voie veineuse :
-- la réhydratation parentérale n'est utilisable
qu'en cas de déshydratation grave. Hypovolémie avec chute tensionnelle.
-- elle ne peut être que de courte durée.
-- Utilisation de macromolécules avant la
réhydratation proprement dite.
-- si hypernatrémie seules -- --> glucosé à 5%
-- si déshydratation mixtes -- --> H2O + NaCl iso
-- passer 2 litres/jours.
4 La voie sous cutanée ou hypodermoclyse :
-- Quantité : 1,5 litres/24 heures
-- Site :
- face antéro externe de la cuisse ou latéro abdominale aiguilles de
luer 6/10, éviter les muscles, aiguilles orientées à 45 degrés.
- changer de site tous les jours.
- Possibilité d'utiliser 2 sites simultanément.
-- Débit 1 à 25 ml/minute ,au maximum 500 ml / 4 à 8
h.
-- Solutés :
§ sérum physiologique 0,9%
§
sérum glucosé a 5 % +
NaCl. (Jamais de liquide sans NaCl. Il est indispensable pour éviter l' oedème local).Eviter le KCl.
§
Possibilité de passer
des Acides Aminés en SC : Vamine Glucose Nutrinamine 12g.
-- indications :
- Prévention ou ttt d’une deshydratation modérée et temporaire.
- Patient en fin de vie
-- Contre indication rare :
- IC décompensée
- hypocoagulabilité ?
- non indication si situation d’urgence :état de choc
,hypovolémie où la rapidité s’impose
-- Avantages et inconvénients

--Médicaments utilisables en hypodermoclyse: (soins
palliatifs)
n En SC continue :
o
Gardenal convulsion
o
Hypnovel urgence
anxiété dans les cas extremes ( hémorragie cataclysmique 5mg en bolus a
renouveler toutes les 10 minutes)
o
Morphine douleur
(pompe)
o
Atarax
o
Primpéran vomissements
o
Scopolaminerales
secretions spasmes
o
Solumedrol soludecadron
oedeme cerebral
o
Topalgic injectable
o
Lasilix
o
Raniplex
n En SC discontinue :
o
Amiklin infection
o
Ceftriaxone 1 g dilué
dans 50ml de glucosé 5% injecte en 10minutes
o
Clamoxyl
o
targocid
o
Bricanyl bronchospasme
o
Rivotril convulsions
o
Polaramine prurit
o
Prostigmine
constipation
o
Sandostatine occlusion
haute diarrhée
o
Seropram depression
o
Zophren vomissements
o
hypnovel