Prise en charge thérapeutique des cardiopathies en
gériatrie
Dr M. Peltier
Service de Cardiologie B
CHU Amiens
Thérapeutique et Cardiopathies en Gériatrie
n3 cardiopathies
recouvrent la thérapeutique en milieu gériatrique (>75 ans)
n1 : insuffisance
coronaire (30% des hosp.)
n2 : insuffisance
cardiaque (> 50% des hosp.)
n3 : AC/FA (38% des
hosp.)
n… cardiopathies
valvulaires (surtout le RAo)
Insuffisance coronaire chez le sujet âgé
nSpécificités :
- Nombre
de nouveaux cas 20 à 30 x / <40 ans
- Peu
de données dans la littérature
- Fréquence
des comorbidités
- Atteinte
souvent extensive des lésions coronaires
- Forte
prévalence des atteintes athéromateuses extracoronaires
- Fréquence
des altérations préalables de la fonction VG systolique comme diastolique
→ Thérapeutique au cas par cas
nBénéfice/risque des traitements
nBénéfice potentiel
des traitements +++/ pronostic spontané très péjoratif chez le sujet >80 ans
→
justifie l’agressivité thérapeutique
….. sans méconnaître le risque iatrogénique bien plus élevé, quelles
que soient les thérapeutiques considérées
nEffets indésirables
des traitements +++
- Fréquence
des comorbidités → CI et/ou
effets II
- Polymedication
et interactions medicamenteuses
- Diminution des
capacites d’elimination
renale, hepatique
- Diminution physiologique
de la fonction sinusale, de la conduction AV, de la performance des
reflexes adaptatifs (postural)
→ nécessite des posologies
initialement faibles d’augmentation progressive, adaptées au terrain, sous
surveillance (en milieu hospitalier, si
nécessaire)
nLe traitement médical « classique » du sujet jeune a toute sa place
chez le sujet âgé
- aspirine, béta-bloquant, IEC, clopidogrel, et
statines
- dérivés nitrés ou molécules équivalentes, et
inhibiteurs calciques ont également leurs indications sur ce terrain
(attention à la fréquence des épisodes hypotensifs)
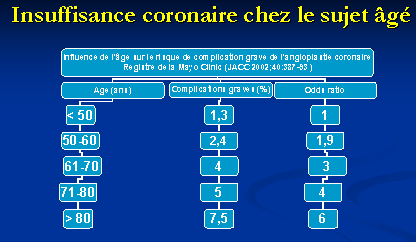
nL’angioplastie coronaire est de plus en plus fréquemment pratiquée
chez les coronariens les plus âgés, avec une efficacité prouvée
nMême si il est aussi prouvé que le risque iatrogénique augmente
linéairement avec l’âge
nChez le coronarien
chronique :
·
Approche
invasive par angioplastie réservée
→ aux
Patients restant symptomatiques sous traitement médical optimisé
nChez le coronarien
ou SCA :
·
Approche
invasive par angioplastie primaire si
→ IDM
inférieur avec extension VD
→ IDM
inaugural d’extension étendu à l’ECG ou écho.
·
Probablement
peu raisonnable en cas d’IDM inf. ou lat. non compliqué vu à la 5ème heure,
chez le patient > 80 ans
nCONCLUSION
Tout
comme chez le sujet jeune, la prise en charge de l’infarctus ou du coronarien
chronique « gériatrique » repose moins sur tel ou tel « guideline » mal
adapté aux tranches d’âge les plus extrêmes que sur le sens clinique et, in
fine, le bon sens du praticien
Insuffisance cardiaque chez le sujet âgé
nSpécificités
·
Âge moyen des
patients IC → 75 ans
·
20 à 70% des hospitalisations en gériatrie
·
500 000 à 1 000 000 patients IC en France
·
Diagnostic pas toujours facile
·
Fréquence des comorbidités +++
·
Pronostic sombre après le début des symptômes (3.2
ans chez l’homme, 5.4 ans chez la femme)
·
Fréquence identique des altérations de fonction VG
systolique et diastolique (50% chez le sujet >75ans)
→
Thérapeutique au cas par cas
·
Comorbidités fréquentes
o insuffisance rénale
o Bronchopneumopathies chroniques obstructives
o Diabète
o AVC
o Anémie
nLe
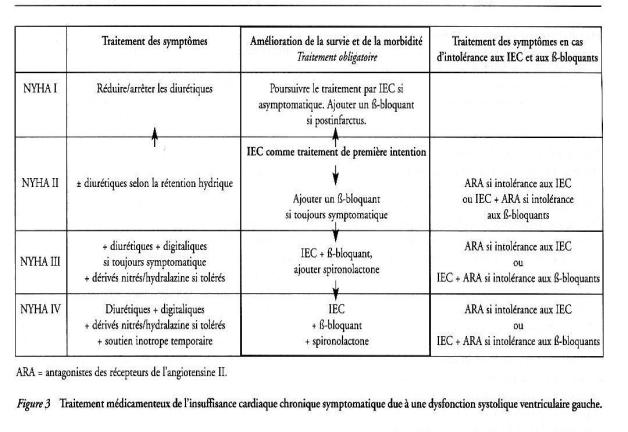
Traitement de l’IC n’a pas été étudié de manière spécifique chez le sujet âgé
(sujets >75 ans exclus ou représente une faible proportion des patients
inclus dans les essais)
nIEC
·
Généralement efficaces et bien tolérés
·
Débuter par de faibles doses
·
Surveillance de la TA debout/couchée
·
Surveillance de la fonction rénale, et K+
·
Peut être instauré en ambulatoire si ces
précautions sont respectées
nARA II
·
En cas de CI aux IEC, avec les mêmes précautions
nDiurétiques
·
Thiazidique inefficace
en raison de la diminution du taux de filtration glomérulaire
·
Provoquent fréquemment
une hypoTA orthostatique et/ou une altération supplémentaire de la fonction
rénale
·
Risque d’hyperK+ lors de
l’association diurétique épargneur K+ à un IEC ou AINS
nBéta-bloquants
·
Étonnamment bien tolérés
par les sujets âgés
·
CI: maladie du nœud
sinusal, BAV, BPCO
·
Pas de réduction des
doses en cas d’insuffisance rénale (élimination hépatique)
·
Débuter par de faibles
doses et augmentation très progressive +++
·
L’âge ne doit jamais
être une raison d’écarter ce traitement
nDigitaliques
·
Ont un index
thérapeutique étroit et sont principalement éliminés par voie rénale
·
→ ½ vie augmentee 2 a
3x chez les sujets >70 ans
·
Debuter a faibles doses
·
Surveillance de la fonction renale et K+
nVasodilatateurs
·
Veinodilatateurs cô les
dérivés nitrés ou l’hydralazine, leur association doivent être administrés avec
prudence en raison du risque d’hypoTA
·
Peu de données dans la
littérature concernant l’efficacité et la tolérance dans l’IC du sujet âgé
nInsuffisance
cardiaque à fonction systolique gauche préservée (FE > 50%)
·
Profil : femme > 75 ans, HTA
·
Causes : HTA, ischémie myocardique, hypertrophie
myocardique
·
Pas de recommandations sur le traitement, très peu
de données dans la littérature
·
L’IC purement diastolique est rare
·
Les causes doivent être identifiées et suivies
d’un traitement adapté (AC/FA, poussée HTA, ischémie aigue, trouble du rythme)
nTraitement médical
de l’insuffisance cardiaque avec fonction systolique gauche préservée
·
Bétabloquant : ralentir la fréquence cardiaque et
augmenter la période diastolique
·
INH calcique (type vérapamil) : idem que BB
·
IEC: induit une amélioration directe de la
relaxation et de la distensibilité, fait régresser l’hypertrophie à long terme
et réduire l’HTA
·
ARA II: en cas de CI aux IEC, réduit les réhosp.
(CHARM)
·
Diurétiques: nécessaires en cas d’accés de
rétention hydrique, à utiliser avec prudence afin de ne par réduire
excessivement la précharge et par conséquent le VES et le débit cardiaque
Fibrillation auriculaire chez le sujet âgé
n200 000 patients en France avec une incidence qui
augmente avec l’âge: 0.1 à 0.2% par an de 40 à 90 ans
nLa FA est facteur pronostique majeur
- De mortalité (x2/RS),
- D’AVC (x4/RS)
- D’hospitalisation pour IC
Physiopathologie
nEtat
cardiaque
·
myocarde sénescent,
retentissement myocardique de l’HTA et de l’athérosclérose coronaire (à
prévalence élevée chez le sujet âgé), altération de la réponse cardiaque aux
catécholamines par désensibilisation des béta récepteurs → fibrose et altération hémodynamique de la fonction AG
nTroubles
métaboliques
·
HypoK+ souvent
iatrogène, hyper Ca, hypo Mg
·
Dysthyroïdie dont les
symptômes sont fréquemment atypiques
·
Traitements
médicamenteux par effet direct cardiaque ou par création de désordres
métaboliques
nDysfonction
du système nerveux végétatif
·
Mécanismes réflexes
compensateurs d’une baisse de TA ou du débit cardiaque altérés chez le sujet +
rigidité vasculaire plus grande →
retentissement périphérique plus marqué du trouble du rhytme
INDICATIONS du traitement antithrombotique ( Recommandations AHA/ASA, 2001)
n
<65 ans sans FdR Aspirine
n<65 ans avec
FdR AVK (INR:2-3)
n65-75 ans sans
FdR Aspirine
ou AVK
n65-75 ans avec
FdR AVK (INR:2-3)
n>75 ans avec
ou sans FdR AVK (INR:2-3)
n
FdR = HTA, diabète,
diminution de la fonction systolique VG, dilatation OG, valvulopathie mitrale
ou prothèse valvulaire (INR=3-4,5), ATCD d’AVC, AIT ou embol systémique
RAo chez le sujet âgé
nRAo : pathologie valvulaire du sujet âgé
nPrévalence de RAo serré de 2 à 3% chez les sujets >75
ans,… qui sont donc candidats à une chirurgie de remplacement valvulaire
aortique
nLe seul traitement efficace est chirurgical:
·
bioprothèse chez le
sujet >70-75 ans
·
prothèse mécanique chez
le sujet <70-75 ans
Indications
nTraitement
chirurgical
- Tout
RAo symptômatique doit être opéré
- Un
RAo serré asymptômatique doit être surveillé de façon clinique et
échographique
nTraitement médical
- Diurétiques
en cas de signes congestifs
- Prévention
anti-oslérienne systématique
- Correction
des facteurs de risque cardio-vasculaires pour ralentir la progression de
la maladie valvulaire aortique (nouveau concept)
Prévention de la sténose
aortique :une place pour le traitement médical ?
nRAo dégénératif:
- 3% de sujets de plus de 75 ans ont un RAo serré
- 5% de sujets de plus de 75 ans ont un RAo modéré
- 40% des sujets de plus de 75 ans ont une sclérose
valvulaire aortique
nHYPOTHESES
PATHOGENIQUES :
nThéorie « ancienne » (du ’wear and tear’)
- Processus passif
nThéorie « nouvelle »
- Processus actif similaire à l’athérosclérose
nThéorie « attrayante »
- Processus passif puis actif aggravant les lésions
valvulaire
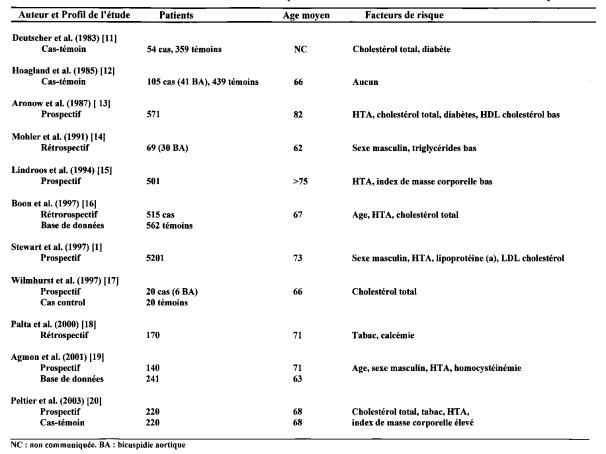
nFacteurs de risque cardio-vasculaire sont aussi les facteurs de
risque du RAoD:
- Age,
- HTA,
- Sexe masculin
- Hypercholestérolémie: CT , LDL, HDL¯
- Lp(a) Apo(a), Apo(b)
- Tabac,
- Diabète
CHOLESTEROL ET CALCIFICATION VALVULAIRE AORTIQUE
nL’hypercholestérolémie est aussi un
facteur prédictif de progression des calcifications valvulaires aortiques
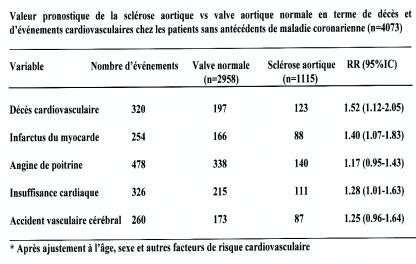
RAoD et DONNEES EPIDEMIOLOGIQUES
nEtude prospective de
population « Cardiovascular Health
Study »
- 5621 sujets, d ’âge > 65 ans
- Suivi moyen de 5 ans
- ETT systématique à l’entrée
- ®
Valeur
pronostique de la sclérose aortique ?
Mortalité cardio-vasculaire - Evènement cardio-vasculaire
STATINES et RAoD
nBut
- Progression hémodynamique plus lente du RAo
- Réduction de la calcification valvulaire Ao
nHypothèses d’action
- réduction de la synthèse de LDL-C ?
- action anti-inflammatoire ?
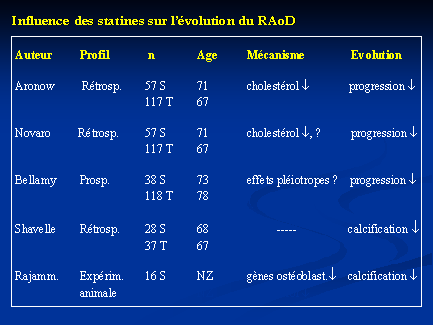
CONCLUSION
nTraitement médical dans la prévention de la sténose
aortique, un rôle pour les statines ?
- retarder les symptômes
- retarder la date opératoire
- améliorer l’espérance de vie
nNécessité de larges études prospectives randomisées
pour confirmer le bénéfice des statines et leur mécanisme d’action dans la
prévention de la sténose aortique